Publiée le 25/04/2026
DR Yassine BENARBIA pour la SFECHO
Patiente de 59 ans, suivie pour dissection aortique de type III diagnostiquée en 2023 avec extension rétrograde à la crosse aortique et au tronc brachiocéphalique (TABC).
Elle consulte pour un écho-doppler de contrôle des troncs supra-aortiques. L'examen clinique ne retrouve aucune symptomatologie neurologique, pas de douleur cervicale, pas de déficit moteur ni sensitif. La patiente est asymptomatique et sous traitement médical optimal avec contrôle tensionnel strict.
Une échographie-doppler des troncs supra-aortiques (TSA) est donc réalisée. Évolution de la dissection ?
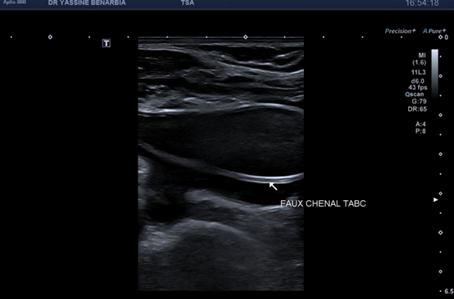
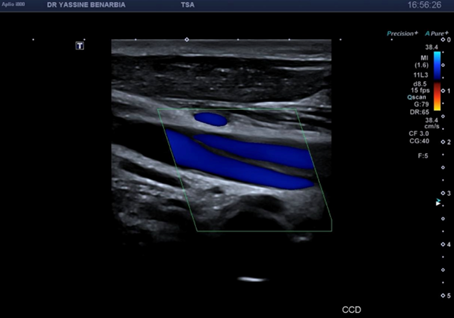
L'échographie-Doppler retrouve du côté gauche des troncs supra-aortiques perméables avec des flux conservés.
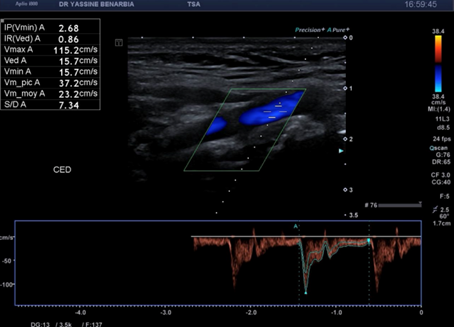
Du côté droit, l'examen met en évidence une dissection du tronc brachiocéphalique (TABC) avec présence d'un faux chenal circulant. Le flap intimal est clairement visible en mode B, séparant le vrai chenal du faux chenal. Au Doppler couleur, on observe un double flux avec des vélocités différenciées : le vrai chenal présente un flux rapide (codé en bleu qui s’éloigne de la sonde) tandis que le faux chenal montre un flux plus lent (codé en rouge qui se rapproche de la sonde).
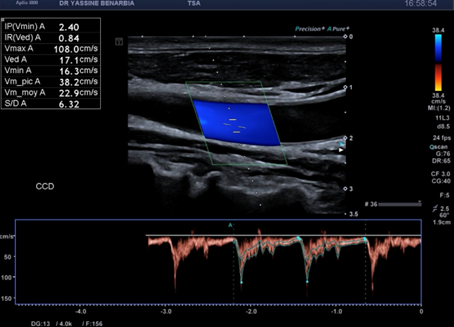
Cette dissection s'étend à la carotide commune droite proximale. Le Doppler pulsé dans le vrai chenal montre un spectre triphasique conservé avec une vélocité maximale de 108,0 cm/s (normale) et un index de résistivité de 0,84 confirmant l'absence de retentissement hémodynamique. L'artère sous-clavière droite et l’artère vertébrale restent perméables avec des flux normaux au doppler.
Il s'agit donc d'une dissection stable du TABC et de la carotide commune droite proximale avec faux chenal circulant.
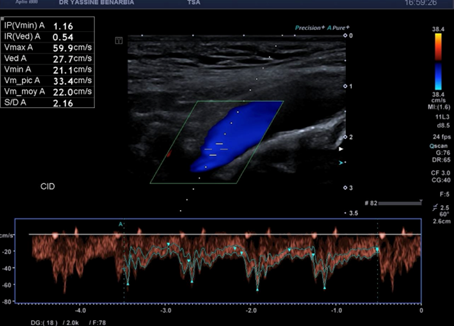
La dissection artérielle des troncs supra-aortiques secondaire à une dissection aortique de type III (classification de Stanford) est rare. Les dissections de type III débutent après l'artère sous-clavière gauche et l'extension rétrograde vers la crosse et les TSA ne survient que dans 5 à 10% des cas.
Le mécanisme physiopathologique repose sur une déchirure intimale créant un faux chenal dans la média artérielle. Cette dissection peut compromettre le flux sanguin cérébral soit par mécanisme thromboembolique, soit par hypoperfusion, avec un risque d'accident vasculaire cérébral ischémique.
Les facteurs de risque principaux sont:
⁃ l'hypertension artérielle non contrôlée liée à la fragilisation intimale et à la majoration des forces de cisaillement sur la paroi par contrainte mécanique chronique et pics tensionnels
⁃ l'athérosclérose liée à la fragilisation par un mécanisme d’inflammation chronique et ulcération de plaques
⁃ les maladies du tissu conjonctif (Marfan, Ehlers-Danlos) liées à la fragilisation pariétale par une anomalie génétique structurelle du collagène.
⁃ et les traumatismes liés à une déchirure mécanique directe par étirement lors de mouvements brusques ou décélérations.
Les signes cliniques fréquemment retrouvés en phase aiguë sont : douleur cervicale ou thoracique, céphalées, déficit neurologique focal, syndrome de Claude-Bernard-Horner (triade myosis-ptosis-énophtalmie), asymétrie tensionnelle aux membres supérieurs. Dans notre cas, la patiente est asymptomatique, signe de stabilité de la dissection sous traitement médical optimal.
L'échographie-Doppler est l'examen de choix pour le suivi des dissections artérielles cervicales, offrant une évaluation non invasive et reproductible de la stabilité lésionnelle et du retentissement hémodynamique.
Les signes retrouvés à l'échographie-Doppler sont : flap intimal mobile visible en mode B séparant vrai et faux chenal, double lumière artérielle en coupe transversale et longitudinale, flux différenciés au Doppler couleur (vélocités élevées dans le vrai chenal, flux plus lent dans le faux chenal), et spectre Doppler pulsé conservé dans le vrai chenal (triphasique ou biphasique).
Le faux chenal peut être circulant (flux présent, comme dans notre cas) ou thrombosé (sans flux). Un faux chenal circulant stable sans sténose hémodynamique est de bon pronostic sous surveillance.
Les critères de stabilité à surveiller sont : taille du faux chenal inchangée, flux conservé dans le vrai chenal avec vélocimétrie normale (Vmax < 125 cm/s), absence d'extension de la dissection, absence de thrombose progressive, et absence de dilatation anévrysmale.
Il faut également rechercher des signes de complications telles que : extension de la dissection (distale ou proximale), thrombose du faux chenal avec augmentation de volume et risque embolique, sténose hémodynamiquement significante (Vmax > 200 cm/s), dilatation anévrysmale (diamètre > 2 fois la normale), occlusion artérielle complète, et apparition de signes neurologiques (AIT, AVC).
Le traitement repose sur :
⁃ un contrôle tensionnel strict (objectif < 130/80 mmHg) avec bêtabloquants en première ligne. Les bêtabloquants sont privilégiés car ils agissent sur deux niveaux : non seulement ils baissent la pression artérielle, mais surtout ils réduisent la vitesse d'éjection ventriculaire, diminuant ainsi la contrainte pariétale dynamiqueexercée sur la paroi disséquée à chaque battement cardiaque, ce qui prévient l'extension de la dissection.
⁃ Une antiagrégation plaquettaire (Aspirine ou Clopidogrel) est associée pourprévenir les complications thromboemboliques, ainsi que le contrôle des facteurs de risque cardiovasculaires.
Le suivi échographique est recommandé tous les 3-6 mois la première année, puis tous les 6-12 mois associé à un angio-IRM (ou angio-TDM) pour l'évaluation globale en cas d’absence d’aggravation.
Les critères d'intervention chirurgicale ou endovasculaire sont : dissection compliquée avec malperfusion ou ischémie, extension progressive malgré traitement optimal, dilatation anévrysmale > 55 mm, ou symptômes neurologiques récurrents.
L'échographie-Doppler révèle des signes morphologiques et hémodynamique déterminants pour le suivi des dissections des troncs supra-aortiques, mais gardons à l'esprit l'essentiel : la stabilité lésionnelle sous traitement médical optimal associée à l'absence de symptomatologie neurologique permet une surveillance non invasive et régulière, évitant les interventions invasives.
La sémiologie échographique repose sur trois piliers : visualisation du flapintimal, analyse des flux dans les deux chenaux, et évaluation du retentissement hémodynamique.
Ce cas illustre parfaitement que l'écho-Doppler n'est pas qu'un simple examen de routine : c'est un véritable outil de décision thérapeutique qui, entre les mains d'un opérateur expérimenté, permet un suivi longitudinal précis, évitant les examens irradiants répétés et guidant la prise en charge de ces pathologies rares aux conséquences potentiellement dévastatrices.
Pour recevoir toutes les informations concernant les prochaines éditions des journées d'échographie multidisciplinaire ainsi que les actualités de la SFÉcho, inscrivez-vous à notre newsletter.